- Диабетическая ретинопатия – какое заболевание? ⇩
- Как развивается болезнь? ⇩
- Факторы риска диабетической ретинопатии ⇩
- Причины проблем с глазами при диабете ⇩
- Стадии диабетической ретинопатии ⇩
- Непролиферативная диабетическая ретинопатия ⇩
- Препролиферативная ретинопатия ⇩
- Пролиферативная ретинопатия ⇩
- Классификация диабетической ретинопатии ⇩
- Симптомы и обследования при диабетических проблемах со зрением ⇩
- Алгоритм обследования офтальмологом пациента с диабетом ⇩
- Этапы диагностики ⇩
- Как обследовать? ⇩
- Какие анализы необходимы? ⇩
- Лечение диабетической ретинопатии ⇩
- Лазерная фотокоагуляция и витрэктомия ⇩
- Как часто нужно посещать офтальмолога человеку, больному диабетом? ⇩
- Осложнения и последствия ⇩
- Профилактика ⇩
Сахарный диабет начинает занимать первые места среди заболеваний по распространённости. Такая тенденция обуславливается влиянием провоцирующих факторов на здоровье населения.
К ним наиболее часто относят:
- Неправильное питание;
- Неблагоприятные условия среды;
- Малоподвижный образ жизни;
- Регулярное воздействие стресс-факторов;
- Постоянная усталость.
Диабетическая ретинопатия – какое заболевание?
Одним из осложнений сахарного диабета выступает диабетическая ретинопатия, именно она негативно воздействует на капилляры глазного яблока. Такая патология наблюдается у 90% всех пациентов с диагнозом сахарный диабет.
Сдерживающими факторами распространения такой патологии выступают:
- Ранняя диагностика развития ретинопатии;
- Своевременная сдача анализа на сахар;
- Правильно подобранное лечение патологии.
Как развивается болезнь?
Развитие диабетической ретинопатии достаточно сложный процесс.
Основным провоцирующим фактором выступает:
- Наследственные особенности сосудов сетчатки;
- Метаболические сдвиги;
- Попадание из кровотока крупных частиц в сетчатку.
При этом развитие болезни происходит согласно следующей схеме:
- Вазодилатация.
- Увеличение кровотока.
- Поражение эндотелия.
- Закупорка капилляров.
- Увеличение уровня проницаемости.
- Формирование микроаневризм и артериовенозных шунтов.
- Кровоизлияния.
- Дезорганизация и дегенерация.
Факторы риска диабетической ретинопатии
Определить точные причины возникновения ретинопатии достаточно сложно.
Однако врачи выделяют провоцирующие эту патологию факторы:
- Хронически повышен уровень содержания в крови.
- Повышена норма артериального давления.
- Алкоголизм и курение.
- Патологические состояния в почках.
- Беременность.
- Предрасположенность генетическая.
- Увеличение возрастной категории.
Основными провоцирующими факторами все же выступают повышенное давление и наличие чрезмерного количества сахара в крови.
Причины проблем с глазами при диабете
Основной процент диабетиков имеют выраженные проблемы роговицы глаза и сетчатки.
Также можно наблюдать абсолютно различные степени выраженности протекания этого процесса:
- 15% больных имеют слабые признаки симптоматики;
- При сахарном диабете, продолжительность которого составляет 5 лет, проявления ретинопатии встречаются у 29% пациентов;
- Если длительность болезни составляет от 10 до 15 лет, то симптоматика наблюдается у 50 % больных.
На понижение этого качества также влияют:
- Неправильное соотношение липидов в крови.
- Чрезмерное количество висцерального жира.
- Нарушения в метаболизме.
- Вредные привычки.
- Наличие пораженных участков роговицы глаз.
Стадии диабетической ретинопатии
Согласно классификации существуют стадии диабетической ретинопатии, спровоцированной диабетом:
- Начальное развитие или непролиферативная стадия.
- Второй этап или препролиферативная.
- Конечные изменения или пролиферативная стадия.
Патология поражает кровеносные сосуды, которые отвечают за поставку питательных веществ в сетчатку глаза. Первыми воздействию подвергаются именно капилляры, так как они имеют наименьший размер. Наблюдается отёчность сетчатки, а также возможно кровоизлияние.
Непролиферативная диабетическая ретинопатия
Первая стадия характеризуется протеканием процессов:
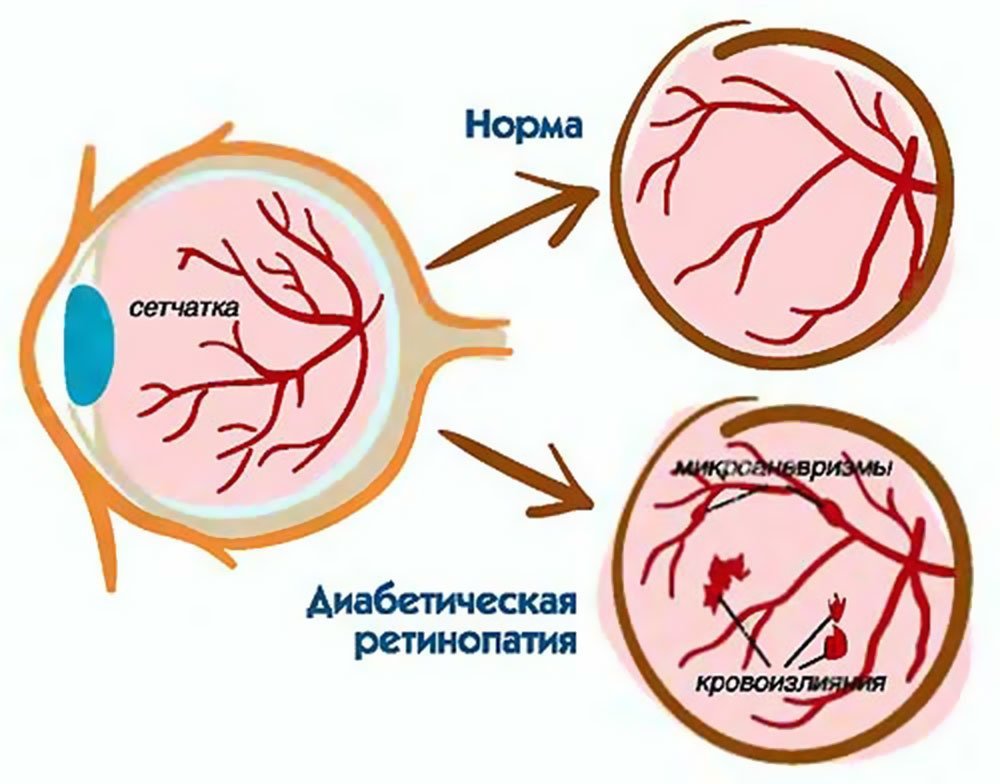
- Вены наполняются кровью, просвет в них становится неравномерным.
- Происходит уплотнение артериальных сосудов.
- Возможно закрытие просветов в мелких артериях.
- Поражаются капилляры:
- Ухудшается состояние сосудистой стенки, через нее возможно просачивание жидкой части крови и соответственно увеличивается отечность.
- Нарушение связи между нервными волокнами, так как некоторая часть сетчатки отмирает.
- Появление интраретинальных отложений белкового характера.
Пациент может заметить у себя проявления:
- Затуманеность зрения.
- Затруднения при чтении.
- Снижение очертаемости предметов, находящихся вдали.
- Появление темного пятнышка в поле зрения.
Препролиферативная ретинопатия
При второй стадии ретинопатии провоцируется риск аномалии сосудов.
Также наблюдается:
- Появление сосудистых петель;
- Неравномерные и расширенные границы сосудов;
- Возможно развитие пролиферации.
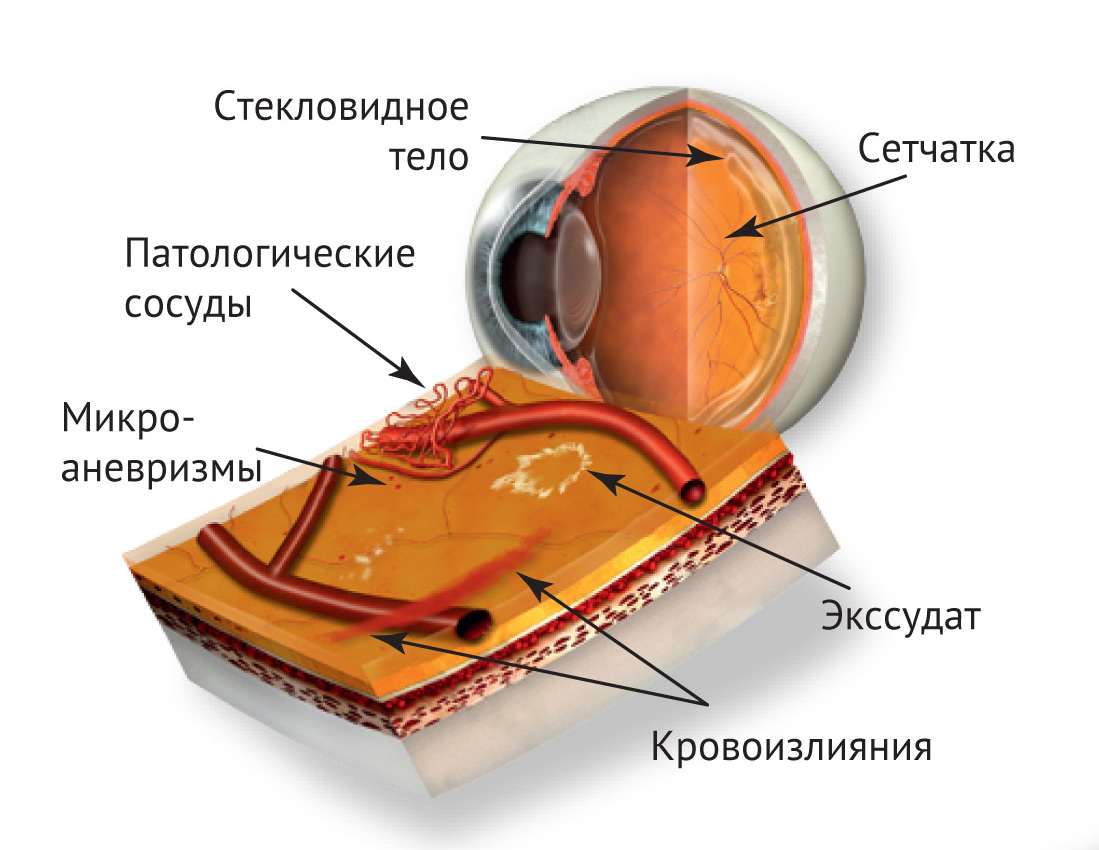
Пролиферативная ретинопатия
Этот этап относится к одной из наиболее тяжело протекающих состояний. Дополнительное название «диабет глаза».
Проходит согласно нескольким этапам:
- Появление новых капилляров, которые могут врастать в стекловидное тело.
- Новые сосуды неспособны к необходимой функциональности. Они имеют слабые стенки, что приводит к учащенному кровоизлиянию в сетчатку глаза.
- Постепенно происходит накопление крови, а на месте разрывов образуются шрамы.
- Отделение сетчатки по задней стенке глаза.
- Пациент начинает четко ощущать потерю зрения при повреждении отечностью и повышенным давлением нервов глаза.
Классификация диабетической ретинопатии
Согласно классификации выдвинутому Национальным руководством по офтальмологии выделяют формы диабетической ретинопатии глаз:
- Препролиферативная форма ретинопатии: фаза васкулярная; экссудативная стадия; геморрагическая фаза;
- Пролиферативная форма: с неоваскуляризацией; с глизом различных степеней, от 1 до 4.
Существует несколько и клинических форм заболевания:
- Отечная фокальная.
- Диффузная отечная.
- Ишемическая.
- Смешанная.
Симптомы и обследования при диабетических проблемах со зрением
Во время протекания диабетической ретинопатии глаз наблюдаются проявления:
- Встает пелена перед глазами.
- Появление эффекта мушек. Обуславливаются сгустками кровяных телец в сетчатке.
- Излияние крови в стекловидное тело.
- Понижение уровня зрения.
Алгоритм обследования офтальмологом пациента с диабетом
Существует общий алгоритм при обследовании у врача:
- Исследование века и глазного яблока.
- Проведение визиометрии.
- Поверка на внутриглазное давление. Необходима такая процедура к проведению в среднем 1 раз в год.
- Биомикроскопия передних отделов глазного яблока.
Этапы диагностики
Если давление внутри глаз нормализовано, то можно провести и дополнительные этапы диагностики диабетической ретинопатии:
- Биомикроскопию хрусталика.
- Офтальмоскопия.
- Исследование зрительного нерва.
- Осмотр сетчатки.
- Фотографирование глазного дна.
Одни из наиболее чувствительных методик диагностирования диабетической ретинопатии – это стереоскопическое фотографирование глазного днища и флуоресцеиновая ангиография.
Как обследовать?
Для подтверждения или опровержения диагноза ретинопатия, желательна правильная диагностика всех систем, отвечающих за зрение.
Кроме стандартного списка исследований, необходимо пройти:
- Определение поля зрения. В это время также осматривается сетчатка и ее периферия.
- Электрофизиологическое обследование. С помощью такого обследования определяется жизнестойкость клеток сетчатки и нерва зрительного.
- Ультразвуковое исследование структуры глаза изнутри.
- Определение давления внутри глаз.
- Обзор глазного днища.
Какие анализы необходимы?
При этом необходимо сдать обязательные лабораторные анализы:
- Общий анализ крови.
- Общий анализ мочи.
- Кровь на RW.
- Кровь на содержание глюкозы.
Лечение диабетической ретинопатии
Помимо постоянного посещения офтальмолога, необходимо ежегодно проводить обзор глазного днища.
В период выявления диабетической ретинопатии назначают излечение:
- Криокоагуляцию;
- Лазеркоагуляцию;
- Хирургические методы;
- Консервативные способы лечения.
Консервативная терапия подразумевает прием медикаментов:
- Для снижения концентрации глюкозы в кровяном русле.
- Ангиопротекторы.
- Антиагреганты.
- Препараты, понижающие проницаемость капилляров.
- Кортикостероиды.
- Рассасывающие медикаменты.
- Для снижения проницаемости сосудов используют антиоксиданты.
- Рассасыванию кровоизлияний способствуют ферментные медикаменты.
- При помощи лазерного лечения возможно прижигание кровоточащих сосудов.
- При помощи витрэктомии удаляется стекловидное тело, потому что в него излилась кровь. А удаление этого сегмента провоцирует улучшение зрения.
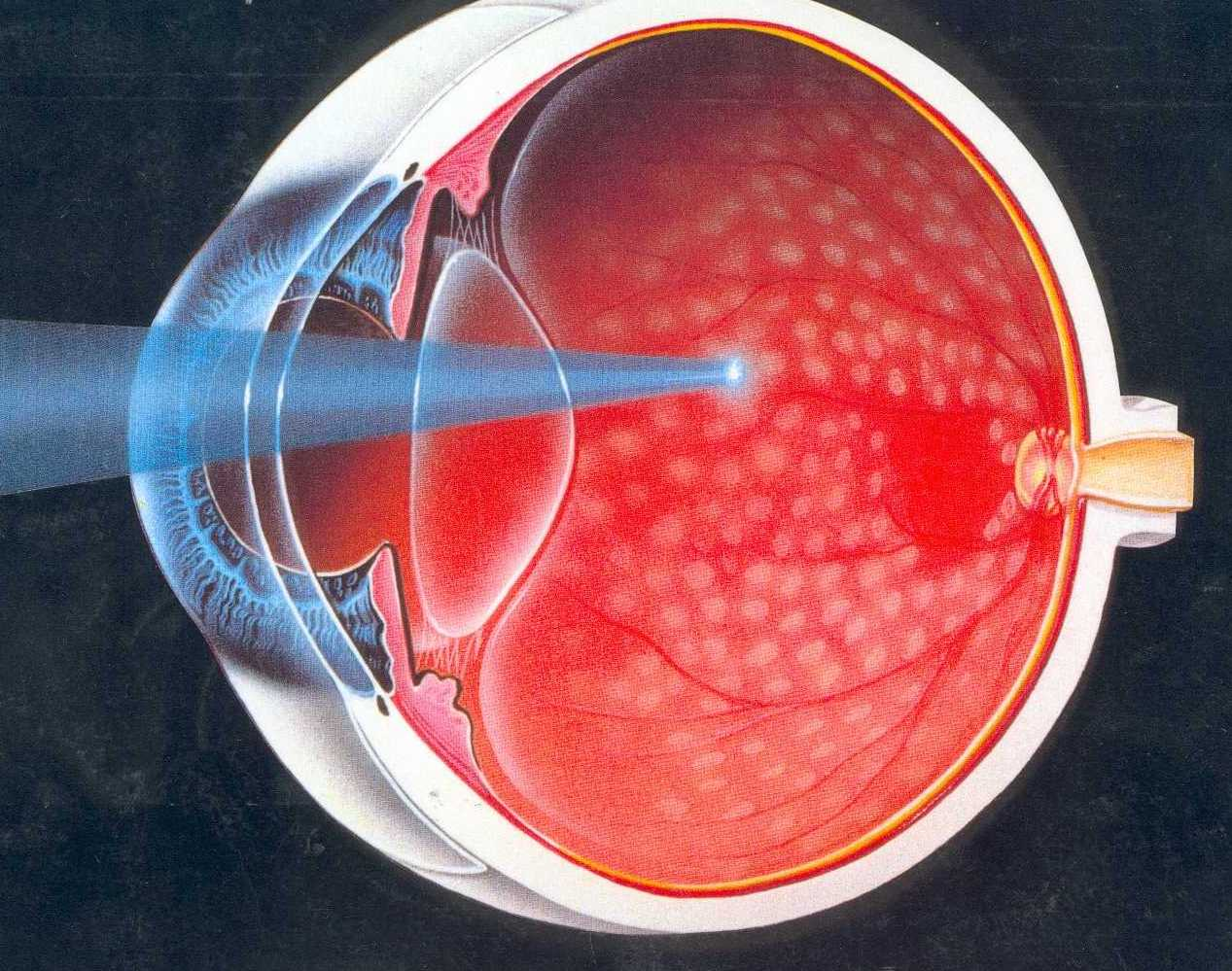
Лазерная фотокоагуляция и витрэктомия
Для излечения диабетической ретинопатии путем лазерной коагуляции существуют предназначения:
- Увеличение толщины в сетчатке примерно до 500 мкм.
- Явные экссудаты в зоне 500 мкм от центра макулы.
- Увеличение сетчатки более диаметра диска от центра макулы.
Лечение не целесообразно проводить в случаях:
- Не все пациенты подвержены развитию тяжелой стадии.
- Преждевременное выполнение лазерокоагуляции способствовало более быстрому злокачественному течению процесса.
При образовании фиброваскулярных мембран или угрозы существующей отслойки сетчатки остается только манипуляция под названием витреектомия.
Помогает добиться хороших результатов благодаря возможностям:
- Удаление пропитанного кровью стекловидного тела;
- Добиться прилегания сетчатки путем удаления сосудов;
- Удаление рубцовой ткани.
Показаниям к проведению этой манипуляции выступают:
- Излитие крови в стекловидное тело, что провоцирует снижение показателей зрения.
- В случае отслойки сетчатки до макулы.
- Смещение макулы.
- Явная неоваскуляризация сетчатки и фиброзная пролиферация, которые не подвергаются излечению с помощью лазерной коагуляции.
Как часто нужно посещать офтальмолога человеку, больному диабетом?
Существует определенная частота посещения офтальмолога:
- До 30 лет – период первого осмотра наступает по истечении 5 лет.
- Старше 30 лет – во время постановки диагноза.
- Беременность – в первый триместр.
- Во время отсутствия диабетической ретинопатии ежегодно.
- Непролиферативная диабетическая ретинопатия – единожды в 4-6 месяцев.
- Пролиферативная, препролиферативная ДР или диабетический макулярный отек – назначается лазерное лечение с периодичностью от 2-3 недель и до 4-6 месяцев.
Осложнения и последствия
Наиболее часто встречаемые осложнения:
- Поступление крови в стекловидное тело. Также наблюдаются маленькие пятнышки при взгляде вдаль.
- Отслойка сетчатки. К такой патологии приводит рост рубцовой ткани, которая провоцирует отслойку сетчатки.
- Глаукома. Проявляется через повышение давления внутри глаза и подвергает повреждению зрительный нерв.
- Слепота.
Профилактика
Основными мероприятиями по профилактике такой патологии, как диабетической ретинопатии выступает правильное излечение сахарного диабета.
Также необходимо придерживаться нескольких рекомендаций:
- Контролируйте содержание глюкозы в кровяном русле.
- Следите за артериальным давлением и холестерином в крови. Так как именно это два фактора провоцирующие развитие заболеваний сосудов.
- Ведите здоровый образ жизни.
- Избегайте стрессовых ситуаций. Так как именно он приводит к выделению гормонов, которые повышают уровень гормонов глюкозы в крови.
Наиболее часто провоцирует развитие ретинопатии высокий уровень глюкозы в кровяном русле и скачки артериального давления. При таких явлениях провоцируется скорая потеря зрения.

