- Как определить воспаление поджелудочной железы у женщин? ⇩
- Симптомы острого панкреатита ⇩
- Болевые ощущения ⇩
- Диспептические явления ⇩
- Симптомы хронического панкреатита ⇩
- Симптомы воспаления поджелудочной железы у беременных женщин ⇩
- Что делать? ⇩
- Симптомы при пальпации поджелудочной железы ⇩
- Почему воспаляется поджелудочная? ⇩
- Лабораторные признаки ⇩
- Лечение ферментными препаратами ⇩
- Как снять приступ боли? ⇩
- Диета ⇩
- Лечение в домашних условиях ⇩
Панкреатит – довольно опасное заболевание, которое без лечения может привести к серьёзным последствиям. По статистике мужчины страдают им чаще, чем женщины, но прекрасный пол чаще болеет панкреатитом во время беременности. Важно вовремя определить симптомы заболевания и обратиться к специалисту.
Как определить воспаление поджелудочной железы у женщин?
На самом деле симптомы воспаления поджелудочной железы у женщин и мужчин выглядят одинаково, но в некоторых случаях, например, при беременности, проявления болезни могут измениться. Симптомы панкреатита очень сложно с чем-то перепутать или проигнорировать, поэтому сомнений в том, что нужно немедленно вызвать «скорую», обычно не возникает.
Симптомы острого панкреатита
Острый панкреатит возникает:
- На фоне переедания.
- Злоупотребления жирной пищей.
- Алкогольного отравления.
- Также свою роль могут сыграть травмы живота.
Сочетание этих факторов с характерными симптомами помогает врачу поставить предварительный диагноз до получения результатов анализов. Все симптомы можно разделить на две группы – проявления болевого синдрома и диспептические явления.
О том как болит поджелудочная железа, что происходит во время приступа боли, читайте здесь.
Болевые ощущения
Болевой синдром – самый первый и характерный признак заболевания. Для острого панкреатита характерна резкая, очень сильная боль. Пациенты часто характеризуют её как удар ножом. Исходно боль возникает в эпигастрии (подложечной области), затем начинает отдавать в поясничный отдел позвоночника, распространяется вокруг живота и становится опоясывающей.
Диспептические явления
Диспепсия при панкреатите проявляется:
- Сильной тошнотой.
- Рвотой, возникающей после приёма пищи.
- Иногда рвота может быть настолько интенсивной, что пациентка не может есть.
Если воспалительный ещё не настолько интенсивный, и пациент способен принимать пищу, то через день после болевых ощущений к ним присоединяется:
- Понос с резким, неприятным запахом и жирным блеском.
- Происходит резкое снижение массы тела.
- Появляется слабость.
- Усталость.
Симптомы хронического панкреатита
Хронический панкреатит, в отличие от острого, протекает длительное время. Он может быть следствием неправильно вылеченного острого заболевания.
Он протекает в две фазы:
- Обострения.
- Ремиссии.
В стадии ремиссии воспаление поджелудочной железы имеет более смазанные симптомы:
- Поносы, особенно при погрешностях в диете.
- Чувство тяжести в животе.
- Урчание.
- Газообразование в кишечнике.
- Тошнота после еды, особенно жирной.
При длительном течении хронического панкреатита возможно снижение толерантности к глюкозе. Длительно текущий хронический панкреатит – один из факторов риска развития сахарного диабета второго типа.
Симптомы воспаления поджелудочной железы у беременных женщин
У беременных женщин боль может отдавать в низ живота, что можно принять за угрозу прерывания беременности. Диспептические явления, особенно тошнота и рвота, часто принимают за нормальное проявление беременности. Между тем, эти симптомы могут проявляться гораздо сильнее, чем вне беременности.
Что делать?
Чтобы определить симптомы острого панкреатита или обострения хронического во время беременности, необходимо обратить внимание на состояние пациентки. Если оно стремительно ухудшается, боль в животе становится резкой, а тошнота и рвота – неукротимыми, необходимо немедленно вызвать «скорую». Это состояние требует обязательной госпитализации.
Симптомы при пальпации поджелудочной железы
Устанавливая диагноз, врач будет обязательно пальпировать живот. Эта процедура при панкреатите крайне неприятна, но необходима. При пальпации поджелудочная железа ощущается в виде болезненного тяжа. В норме она не пальпируется совсем.
Это связано с увеличением поджелудочной железы в размерах при воспалении. Кроме этого появляются симптомы раздражения брюшины – при надавливании и резком отпускании руки возникает резкая боль.
Почему воспаляется поджелудочная?
Чаще всего в формировании воспалительного процесса в поджелудочной железе принимают участие несколько факторов:
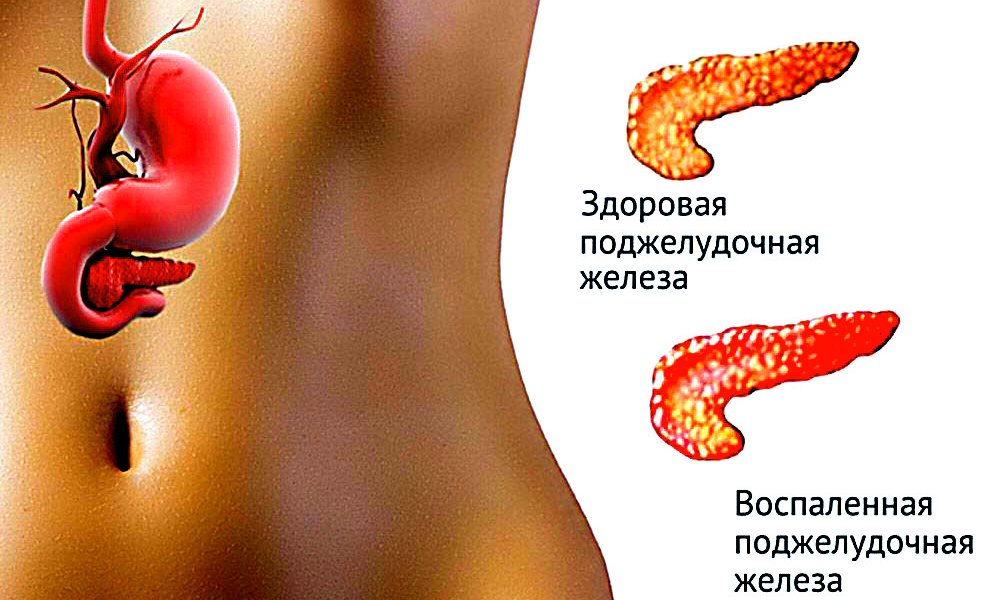
- Неправильное питание – обилие жирной и острой пищи;
- Злоупотребление алкоголем;
- Курение;
- Травмы живота;
- Распространение инфекции из других очагов;
- Наличие сопутствующих заболеваний пищеварительного тракта;
- Избыточный вес;
- Некоторые эндокринные заболевания.
Вместе эти факторы создают условия для воспаления поджелудочной железы. Каждый из них по отдельности может быть не опасен. Полное устранение всех этих факторов чаще всего невозможно.
О травяных сборах при панкреатите поджелудочной железы читайте здесь.
Лабораторные признаки
Результаты анализов, позволяющих поставить точный диагноз, обычно являются подтверждением предварительного диагноза, поставленного по данным физикального обследования.
В общем анализе крови:
- Заметен лейкоцитоз со сдвигом лейкоцитарной формулы вправо (появление большого количества незрелых форм)
- Заметно повышено количество нейтрофилов.
- Биохимический анализ крови покажет явные признаки воспаления и появление в крови ферментов поджелудочной железы.
В обязательном порядке проводится исследование кала:
- В нём обнаруживаются непереваренные остатки жиров, белков и углеводов.
- Иногда эти прожилки заметны невооружённым глазом.
- Сам по себе кал жирно блестит, имеет резкий зловонный запах, густую консистенцию.
УЗИ живота показывает увеличенную поджелудочную железу с признаками воспаления в ней, очагами повышенной эхо-плотности. Если в этом имеется необходимость, может быть назначено МРТ или КТ брюшной полости, чтобы точно определить степень поражения поджелудочной железы.
О том как лечить диффузные изменения поджелудочной железы читайте здесь.
Лечение ферментными препаратами
Лечение панкреатита требует комплексного подхода. Использование ферментных препаратов необходимо для того, чтобы восполнить дефицит собственных ферментов и восстановить нормальное пищеварение. Это важная часть терапии, наряду с противовоспалительными препаратами, а при необходимости – антибактериальными.
Названия препаратов:
- Панкреатин – это вытяжка из поджелудочной железы свиньи. Содержит тот же набор ферментов, что и человеческая поджелудочная железа. Ферменты оказывают своё действие в кишечнике, практически не вызывая иммунной реакции.
- Фестал. В нём так же используются ферменты поджелудочной железы, выполняющие ту же функцию – поддержка собственного пищеварения до того момента, пока поджелудочная железа не сможет вырабатывать ферменты сама.
- Некоторые ферменты, например, альфа-амилаза, выпускаются как самостоятельные лекарственные препараты. Целесообразность их назначения определяет врач. В любом случае, когда речь идёт о назначении каких-либо препаратов при панкреатите, решать вопрос о необходимости их назначения должен врач.
Как снять приступ боли?
Боли при панкреатите настолько сильны, что терпеть их невозможно. Использование обезболивающих препаратов из группы НПВС малоэффективно. К тому же при болях в животе их применение противопоказано – это может спровоцировать приступ язвенной болезни.
О том, какими какими лекарствами снять воспаление поджелудочной железы читайте здесь.
Лучшим препаратом для снятия приступа боли является:
- Но-шпа (дротаверин). Она снимает спазм кишечной мускулатуры, сопутствующий болевому приступу и усиливающий его.
- Можно лечь на правый бок и прижать к животу грелку с тёплой водой.
- Двигаться следует как можно меньше.
- Есть и пить нельзя.
- Если очень хочется пить, можно смочить губы тёплой водой или чаем.
- Обязательно нужно вызвать «скорую».
Диета
О том, что можно есть при панкреатите поджелудочной железы читайте здесь.
При остром панкреатите назначается очень строгая диета:
- В разгар заболевания пациенту рекомендован голод, пить ему тоже не следует.
- По мере улучшения состояния поджелудочной железы ему разрешают сначала пить воду в ограниченных количествах,
- затем в рацион постепенно добавляют каши на воде без специй,
- затем жидкие бульоны, кисели, протёртые овощи, пюре, супы, блюда из фарша.
- Блюда должны быть приготовлены на пару, сварены или потушены.
- При хорошем состоянии овощи можно свежими.
- Жареные, копчёные и солёные блюда, большинство приправ, кофе, крепкий чай и алкоголь исключают.
- После выздоровления можно вернуться к обычному меню.
В стадии ремиссии нужно ограничить:
- Употребление солёных, копчёных, жареных и жирных блюд.
- Выпечку и сладости также следует ограничить.
Без ограничений можно есть:
- Крупы.
- Овощи.
- Диетические сорта мяса и рыбы.
- С небольшими ограничениями: яйца, обезжиренные молочные продукты, некоторые сорта хлеба.
О травяных сборах при панкреатите поджелудочной железы читайте здесь.
Лечение в домашних условиях
Попытки вылечить панкреатит самостоятельно неэффективны, поэтому обязательно необходима госпитализация. Поэтому о лечении в домашних условиях можно говорить только как о мерах первой помощи.
Пока едет бригада «скорой», пациенту необходимо лечь на правый бок, можно положить на живот грелку. Двигаться, есть и пить ему нельзя – всю заботу о нём должны взять на себя родственники.

